Kopfschmerzen
Kopfschmerzen bedürfen meist einer sehr ausführlichen Krankengeschichte, Erfahrung, gezielter Diagnostik und häufig auch Geduld, sind aber meist gut behandelbar. Kopfschmerzen können die verschiedensten Ursachen und Ausprägungen haben. Bei chronischen Schmerzen ist die Führung eines Schmerztagebuchs sinnvoll. Zu den wichtigsten Arten von Kopfschmerzen, die wir behandeln, gehören:
Migräne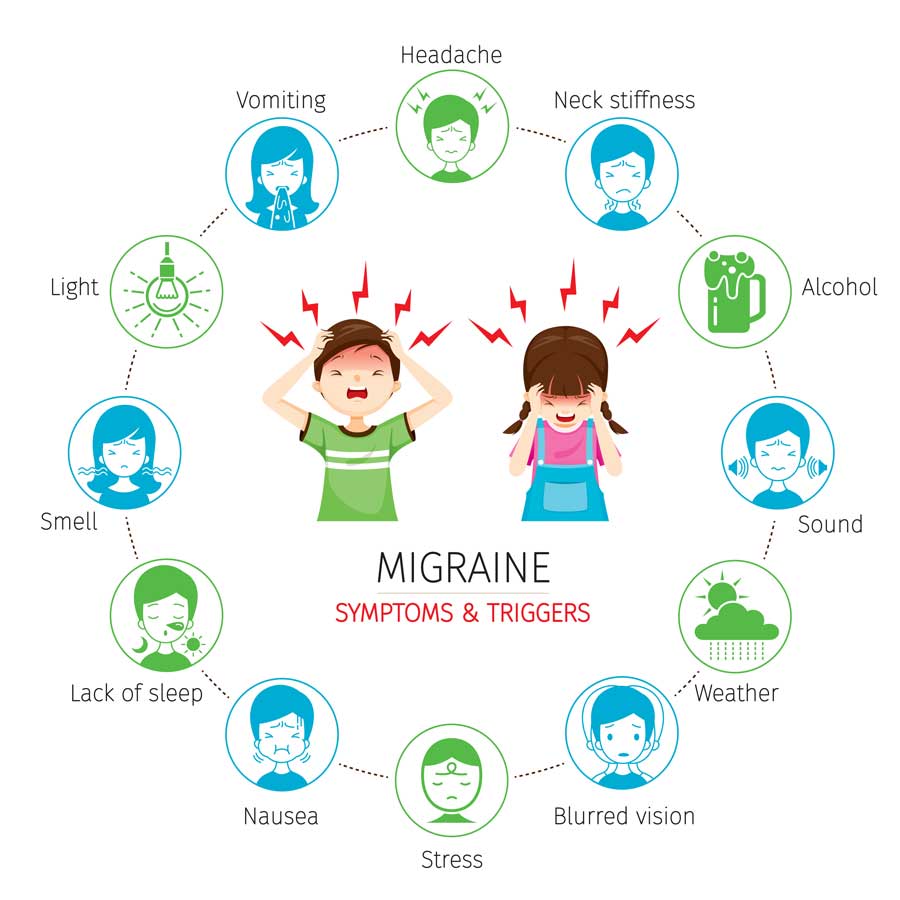
Als Migräne werden starke, pulsierende Kopfschmerzen bezeichnet, die meist relativ plötzlich auftreten und oft halbseitig zu spüren sind. Oft wird die Migräne von Symptomen wie Licht- und Geräuschempfindlichkeit, Übelkeit und Erbrechen begleitet. Die einzelne Migräneattacke kann von einer so genannten Aura begleitet werden. Dabei kann es zu visuellen, sensiblen, motorischen und gelegentlich auch sprachlichen Funktionsstörungen kommen.
Bei häufigen Migräneattacken besteht die Möglichkeit der pharmakologischen Prävention mit Medikamenten einschließlich Botulinum Toxin. Seit Kurzem besteht sogar die Möglichkeit einer Behandlung mit monoklonalen Antikörpern, durch die bei einem Großteil der Patienten eine dauerhafte signifikante Besserung erreicht werden kann.
Spannungskopfschmerzen
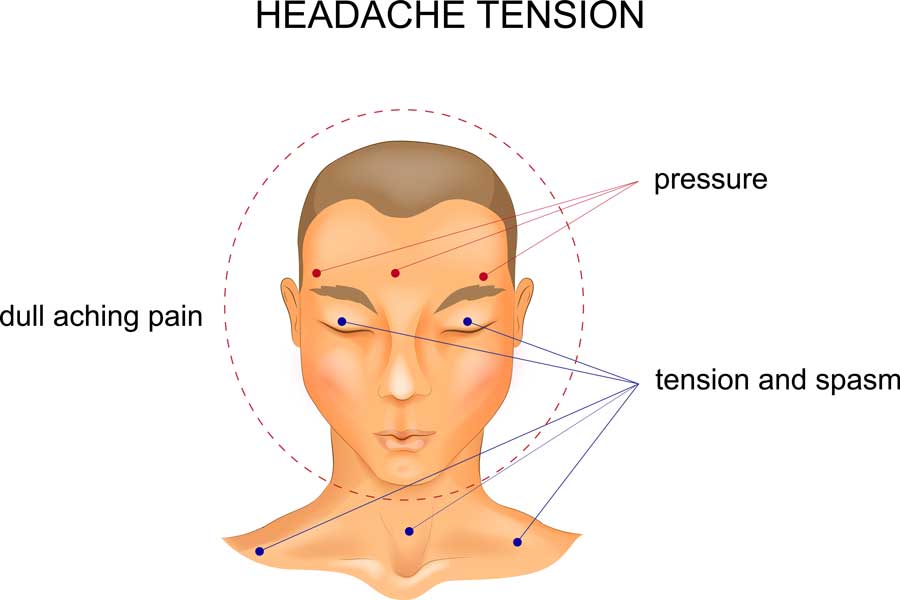 Diese Form der Kopfschmerzen kann sowohl episodisch auftreten als auch chronisch bestehen. Die Schmerzen treten im gesamten Kopfbereich auf und haben einen drückenden oder ziehenden Schmerzcharakter. Die leichten bis mittelschweren Schmerzen, die sich bei körperlicher Anstrengung meist nicht verstärken, können sich über einen Zeitraum von wenigen Minuten bis hin zu mehreren Tagen hinziehen. Neben den gängigen schmerzlindernden Medikamenten in Form von Tabletten können diese Schmerzen häufig durch gezielte Infiltration an Halswirbelsäule und Kopf behandelt werden. So wenden wir auch eine Schmerztherapie mit Botulinumtoxin an. Insbesondere beim Spannungskopfschmerz können Injektionen dieses Medikamentes in die Hals- und Kaumuskulatur zu einer Entspannung führen, welche dann zu einer Linderung des Schmerzes führt.
Diese Form der Kopfschmerzen kann sowohl episodisch auftreten als auch chronisch bestehen. Die Schmerzen treten im gesamten Kopfbereich auf und haben einen drückenden oder ziehenden Schmerzcharakter. Die leichten bis mittelschweren Schmerzen, die sich bei körperlicher Anstrengung meist nicht verstärken, können sich über einen Zeitraum von wenigen Minuten bis hin zu mehreren Tagen hinziehen. Neben den gängigen schmerzlindernden Medikamenten in Form von Tabletten können diese Schmerzen häufig durch gezielte Infiltration an Halswirbelsäule und Kopf behandelt werden. So wenden wir auch eine Schmerztherapie mit Botulinumtoxin an. Insbesondere beim Spannungskopfschmerz können Injektionen dieses Medikamentes in die Hals- und Kaumuskulatur zu einer Entspannung führen, welche dann zu einer Linderung des Schmerzes führt.
Cluster-Kopfschmerzen
 Als Cluster-Kopfschmerzen werden heftigste streng halbseitige Schmerzattacken bezeichnet, welche immer dieselbe Seite des Kopfes betreffen. Täglich können mehrere solcher Attacken auftreten, die wenige Minuten bis einige Stunden andauern. Der Schmerz wird als reißend oder bohrend, gelegentlich auch als brennend empfunden. Begleitet wird er häufig von einer psychomotorischen Unruhe sowie einer Rötung des Auges, einer Verstopfung der Nase und einem tränenden Auge.
Als Cluster-Kopfschmerzen werden heftigste streng halbseitige Schmerzattacken bezeichnet, welche immer dieselbe Seite des Kopfes betreffen. Täglich können mehrere solcher Attacken auftreten, die wenige Minuten bis einige Stunden andauern. Der Schmerz wird als reißend oder bohrend, gelegentlich auch als brennend empfunden. Begleitet wird er häufig von einer psychomotorischen Unruhe sowie einer Rötung des Auges, einer Verstopfung der Nase und einem tränenden Auge.
Schwindel und Vertigo

Das Empfinden eines Drehens oder Schwankens, das Gefühl, sich nicht sicher im Raum bewegen zu können, oder auch das Gefühl der drohenden Bewusstlosigkeit ist für die meisten Menschen ein nicht nur unangenehmes, sondern häufig erschreckendes Erlebnis. Definiert wird Schwindel im medizinischen Sinn als wahrgenommene Scheinbewegung zwischen sich und der Umwelt. Man unterscheidet unter anderem Dreh-, Schwank-, Lift-, Bewegungs- und unsystematischen Schwindel. Schwindel wird im Kopf erlebt.
Es ist keine Krankheit im eigentlichen Sinne, sondern ein vielfältiges Symptom, ein Syndrom, das für die Betroffenen sehr belastend und zum Teil durch drohende Stürze sogar gefährlich werden kann. Schwindel kann in Attacken oder dauerhaft auftreten. Er kann sich als Dreh- oder Schwankgefühl, Gangunsicherheit oder als Benommenheit äußern. Schwindel kann Symptom einer harmlosen und gut behandelbaren Krankheit sein, aber auch das erste Symptom einer gefährlichen Durchblutungsstörung im Gehirn darstellen. Da Schwindel oft stark angstbesetzt erlebt wird, können auch psychische Faktoren beitragen.
Für die meisten Schwindelformen stehen wirksame Therapien zur Verfügung. Ziel ist es, die speziell-vorliegende Schwindelerkrankung des Patienten anhand der individuellen Schilderung der Symptomatik und einer präzisen körperlichen Untersuchung zu identifizieren. Zur Dokumentation eines eventuell bestehenden Schwindels, finden Sie hier ein Tagebuch! In puncto Diagnostik und Therapie können die Patienten von einer modernen interdisziplinären Diagnostik profitieren (Ophthalmologie, Neuroradiologie, Innere Medizin, Orthopädie).
Kopfbewegungen, Hinlegen oder Umdrehen im Bett, Aufstehen aus dem Liegen oder Sitzen, Bücken, Gehen – alle diese Bewegungen können Auslöser für Schwindel sein. Begleitet wird Schwindel oft von Beschwerden wie Übelkeit oder Erbrechen, Kopfschmerzen, Hörstörungen, Doppelbildern, Licht- oder Lärmempfindlichkeit. Art und Dauer der Schwindelattacken geben dem Arzt oft schon wichtige Hinweise auf die Ursache des Schwindels.
- Am häufigsten tritt der gutartige plötzlich auftretende (=paroxysmale) Lagerungsschwindel auf, bei dem es sich um eine prinzipiell harmlose, aber oftmals nicht richtig erkannte Form des Schwindels handelt. Der Ursprung dieses Schwindels liegt im Gleichgewichtsorgan. Dabei geraten kleine Kalksteinchen im Innenohr an die falsche Stelle im Gleichgewichtsorgan, in das Bogengangsystem, und liefern in strenger Abhängigkeit von raschen Kopfbewegungen falsche Signale an das Gehirn. Ausgelöst wird der Schwindel meist bei ruckartigen Kopfbewegungen, etwa morgens beim Aufwachen oder Aufstehen aus dem Bett. Wenn das Krankheitsbild richtig verstanden wird, ist die Therapie des gutartigen Lagerungsschwindels unkompliziert. Mit einer speziellen Abfolge von Bewegungen und Lagerungen des Körpers können die „Ohrsteinchen“ wieder an ihre ursprüngliche Position gebracht werden. Meistens ist der Schwindel dann schnell verschwunden. Es handelt sich um eine der einfachsten, billigsten und wirkungsvollsten Maßnahmen in der Medizin überhaupt, die leider immer noch viel zu selten eingesetzt wird.
- Cerebrale Durchblutungsstörungen äußern sich häufig durch Schwindel; hier ist eine entsprechende Diagnostik wichtig, um dem Auftreten von Schlaganfällen vorzubeugen.
Chronische Schmerzen

Patienten mit chronischen Schmerzen können aufgrund ihrer langandauernder Schmerzen ein so genanntes Schmerzverhalten entwickeln. Zur Dokumentation finden Sie hier ein Schmerztagebuch...
Typische Kennzeichen:
- Ausgeprägte Schonhaltungen
- Über- oder Unteraktivität
- Depressive Stimmung
- Ängste
- Wenig Ausdauer und wenig Motivation,
- Erschüttertes Selbstbewusstsein und vermindertes Selbstwertgefühl
- Sozialer Rückzug
- Gestörte Handlungsaktivitäten
- Schlaf-, Schwindel- und Appetitstörungen
- vegetative Symptome (z.B. starkes Schwitzen)
- Einkommens- oder Arbeitsplatzprobleme bis hin zu deren Verlust.
Ziel ist es also sowohl Empfinden als auch Verhalten so zu verändern, dass die Lebensqualität des Patienten verbessert wird. Dies kann und sollte auch multidisziplinär geschehen. Wir können hier innerhalb der Praxis auf eine gute intersiziplinäre Zusammenarbeit mit den Fachgebieten der Orthopädie und Traumatologie (Dr. Patrick Garcia), Psychologie und Physiotherapie (Palma-Vital) zählen.
Schlaganfall
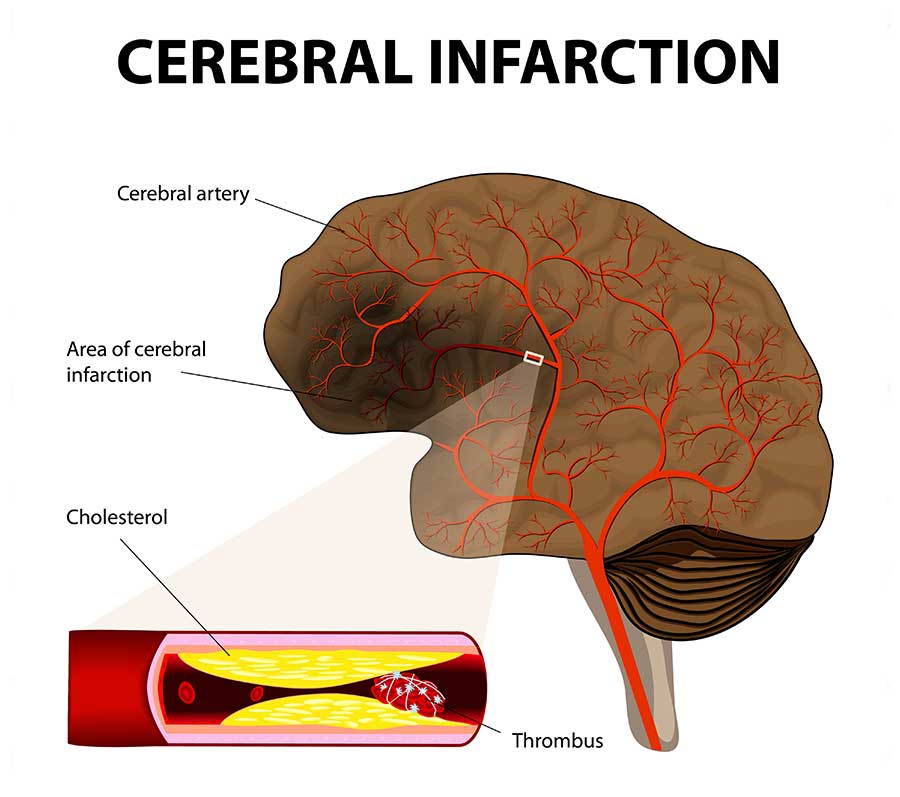 Je schneller ein akut auftretender Schlaganfall behandelt wird, umso geringer ist der bleibende Schaden. Daher kommt der Leitsatz „Time is Brain“. Das Hirngewebe, welches aufgrund eines Gefäßverschlusses nicht mehr ausreichend Sauerstoff bekommt, soll, bevor es abstirbt, durch eine Thrombolyse oder Thrombektomie wieder mit Blut versorgt werden.
Je schneller ein akut auftretender Schlaganfall behandelt wird, umso geringer ist der bleibende Schaden. Daher kommt der Leitsatz „Time is Brain“. Das Hirngewebe, welches aufgrund eines Gefäßverschlusses nicht mehr ausreichend Sauerstoff bekommt, soll, bevor es abstirbt, durch eine Thrombolyse oder Thrombektomie wieder mit Blut versorgt werden.
Als Zeichen eines Schlaganfalls können plötzlich, und je nach Schweregrad auch gleichzeitig, mehrere Symptome auftreten:
- Taubheitsgefühl im Gesicht, in einem Arm, Bein oder einer ganzen Körperhälfte
- Lähmung oder Schwäche im Gesicht, in einem Arm, Bein oder einer ganzen Körperhälfte
- Verwirrung, Sprach- oder Wortfindungs-, Schrift- oder Verständnisstörung
- Schluckstörungen (Dysphagie)
- schmerzlose Sehstörung auf einem oder beiden Augen, einseitige Pupillenerweiterung, Gesichtsfeldausfall, Doppelbilder
- Schwindel, Gangstörung, Gleichgewichts- oder Koordinationsstörung (Ataxie)
- Fehlende Wahrnehmung eines Teils der Umwelt oder des eigenen Körpers (Neglect)
- Bewusstseinsstörungen (Somnolenz, Koma), Orientierungsstörungen
- stärkster Kopfschmerz, Übelkeit und Erbrechen, kann für einen Hirnblutung sprechen
Ein akuter Schlaganfall ist ein Notfall und muss sofort im Krankenhaus behandelt werden (s.u. Stationäre Akutbehandlung). Nach einem Schlaganfall ist meist eine weitere neurologische Betreuung, beispielsweise zur medikamentösen Therapie bei Lähmungen oder bei epileptischen Anfällen, notwendig.
Transitorische Ischämische Attacken (TIA) sind kleine kurzzeitige Durchblutungsstörungen, die zu vorübergehenden neurologischen Ausfällen führen. Da es sich um Vorboten von Schlaganfällen handelt, müssen weitere Untersuchungen erfolgen, um das Risiko eines nachfolgenden Schlaganfalls zu mindern. Bei Verengungen der hirnversorgenden Arterien (z.B. Carotisstenose) erfolgt eine regelmäßige Kontrolle mittels hochmoderner Ultraschallverfahren in unserer Praxis, um einen Schlaganfall, aber auch um überflüssige Eingriffe an den Blutgefäßen zu verhindern (s.u. Farbkodierte Doppler- und Duplexsonographie der Halsgefäße und der Hirnarterien).
Parkinson-Krankheit
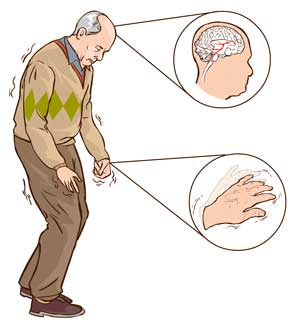
Die Bewegungen des Körpers werden durch spezialisierte Nervenzellverbände im Gehirn gesteuert und koordiniert. Eine überragende Rolle für die Steuerung und Feinabstimmung der Bewegungsabläufe spielt ein ausgedehntes Kerngebiet im Zentrum des Großhirns, die „Basalganglien“.
Das häufigste Krankheitsbild, das als Folge einer Funktionsstörung der Basalganglien auftritt, ist die Parkinson-Krankheit.
Die Parkinson-Erkrankung äußert sich durch eine, häufig asymmetrische, Akinese (Bewegungsverarmung) mit Bradykinese (Bewegungsverlangsamung), Haltungsinstabilität und einem Ruhe- und/ oder Haltetremor. Häufig bestehen auch vielfältige nicht motorische Symptome wie vegetative Dysfunktionen, Riechstörungen und Schlafstörungen. Die medikamentösen und nicht-medikamentösen Behandlungsmöglichkeiten der Parkinson-Erkrankung haben sich im Verlauf der Jahre erheblich verbessert. Außerdem besteht seit einigen Jahren die Möglichkeit, durch elektrische Stimulation der Basalganglien die Beweglichkeit zu verbessern. Wir verfügen seit über 20 Jahren über Erfahrung auf dem Gebiet der Tiefenhirnstimulation.
Torticollis - Dystonie
Dystonie beschreibt eine Bewegungsstörung, bei der es zu einer unwillkürlichen Anspannung von einzelnen Muskeln oder Muskelgruppen kommt. Dies führt zu Verkrampfungen und Fehlhaltungen, und damit verbundenen Einschränkungen der Willkürbewegungen der betroffenen Körperregion. Häufige Beispiele einer Dystonie sind der Torticollis spasmodicus und der Blepharospasmus. Dystone Bewegungsstörungen können sehr wirksam mit Injektionen von Botulinum-Toxin in die betroffenen Muskeln behandelt werden (siehe bitte auch Botulinum-Toxin-Behandlung). Generalisierte Dystonien können auch durch Tiefenhirnstimulation behandelt werden.
Demenz
Unter Demenz versteht man den fortschreitenden Verlust kognitiver und intellektueller Fähigkeiten infolge einer erworbenen Erkrankung des Gehirns bei Menschen, die zuvor eine unauffällige mentale Entwicklung durchlaufen haben. Die Minderung der kognitiven Leistungsfähigkeit bringt zwangsläufig einen zunehmenden Abbau alltäglicher, beruflicher und sozialer Aktivitäten mit sich. Die Häufigkeit einer dementiellen Erkrankung nimmt im höheren Alter zu.
Das amerikanische National Institute on Aging hat sieben Warnzeichen formuliert, die auf eine beginnende Alzheimersche Krankheit hinweisen können und welche die Menschen in der nahen Umgebung veranlassen sollten, ärztlichen Rat einzuholen:
- Der Erkrankte wiederholt immer wieder die gleiche Frage.
- Der Erkrankte erzählt immer wieder die gleiche kurze Geschichte.
- Der Erkrankte weiß nicht mehr, wie bestimmte alltägliche Verrichtungen wie Kochen, Kartenspiel, Handhabung der TV-Fernbedienung funktionieren.
- Der Erkrankte hat den sicheren Umgang mit Geld, Überweisungen, Rechnungen und Ähnlichem verloren.
- Der Erkrankte findet viele Gegenstände nicht mehr oder er legt sie an ungewöhnliche Plätze (unabsichtliches Verstecken) und verdächtigt andere Personen, den vermissten Gegenstand weggenommen zu haben.
- Der Erkrankte vernachlässigt anhaltend sein Äußeres, bestreitet dies aber.
- Der Erkrankte antwortet auf Fragen, indem er die ihm gestellte Frage wiederholt.
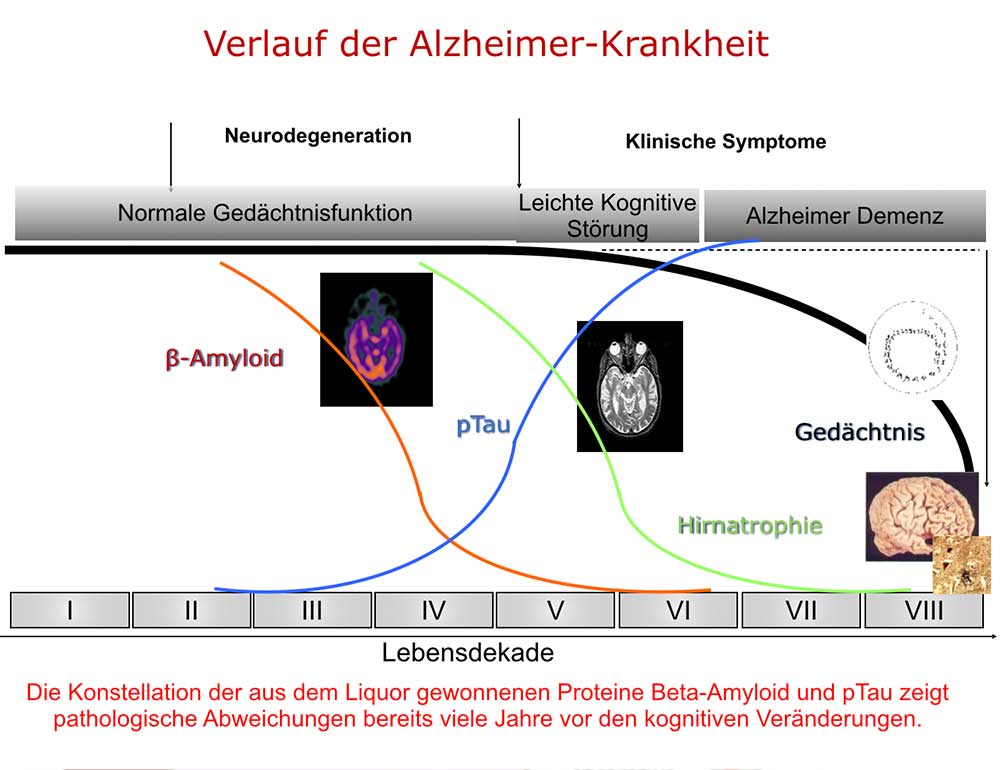 Eine Früherkennung gewisser Proteinkonstellation im Nervenwasser (Liquor cerebrospinalis) per Liquorpunktion (s.u.) kann viele Jahre vor dem Auftreten von ersten Symptomen erfolgen. Dies ermöglicht, frühzeitig prophylaktische Maßnahmen zu ergreifen. Körperliches und geistiges Training sind wichtig für die Vorbeugung eines dementiellen Prozesses. Neue Studien haben gezeigt, dass sich durch eine spezielle Kombination von Nahrungsergänzungsmitteln eine Verzögerung des Hirnabbaus erreichen lässt (Soininen H, Solomon A, Visser PJ, et al.36-month LipiDiDiet multinutrient clinical trial in prodromalAlzheimer’s disease. Alzheimer’s Dement. 2021;17:29–40. Link: https://doi.org/10.1002/alz.12172).
Eine Früherkennung gewisser Proteinkonstellation im Nervenwasser (Liquor cerebrospinalis) per Liquorpunktion (s.u.) kann viele Jahre vor dem Auftreten von ersten Symptomen erfolgen. Dies ermöglicht, frühzeitig prophylaktische Maßnahmen zu ergreifen. Körperliches und geistiges Training sind wichtig für die Vorbeugung eines dementiellen Prozesses. Neue Studien haben gezeigt, dass sich durch eine spezielle Kombination von Nahrungsergänzungsmitteln eine Verzögerung des Hirnabbaus erreichen lässt (Soininen H, Solomon A, Visser PJ, et al.36-month LipiDiDiet multinutrient clinical trial in prodromalAlzheimer’s disease. Alzheimer’s Dement. 2021;17:29–40. Link: https://doi.org/10.1002/alz.12172).
Häufige Ursache einer Demenz sind die Alzheimer Erkrankung und die Mangeldurchblutung des Gehirns (vaskuläre Demenz), aber daneben gibt es eine Reihe weiterer Erkrankungen, die Ursache einer Demenz sein können. Mit einer Reihe standardisierter Testverfahren kann festgestellt werden, ob eine kognitive Leistungsstörung, wie etwa eine vermehrte Vergesslichkeit Folge einer dementiellen Erkrankung des Gehirns ist.
Die Therapie der Demenz richtet sich in erster Linie nach der Ursache: Ist die Demenz die Folge einer anderen Erkrankung wie z. B. einer Infektion, einer Stoffwechselstörung oder einer Depression, so kann sie meist im Rahmen der Behandlung dieser Grunderkrankung mitbehandelt werden. Aber auch für die Alzheimererkrankung sowie für die vaskuläre Demenz gibt es inzwischen medikamentöse Therapieverfahren, die zwar nicht zu einer Heilung, aber doch zu einer wirksamen Verzögerung der kognitiven Leistungsverminderung führt.
Der Verlauf wird in verschiedene Stadien unterteilt, in denen jeweils andere physische und psychische Einschränkungen im Vordergrund stehen.
Multiple Sklerose
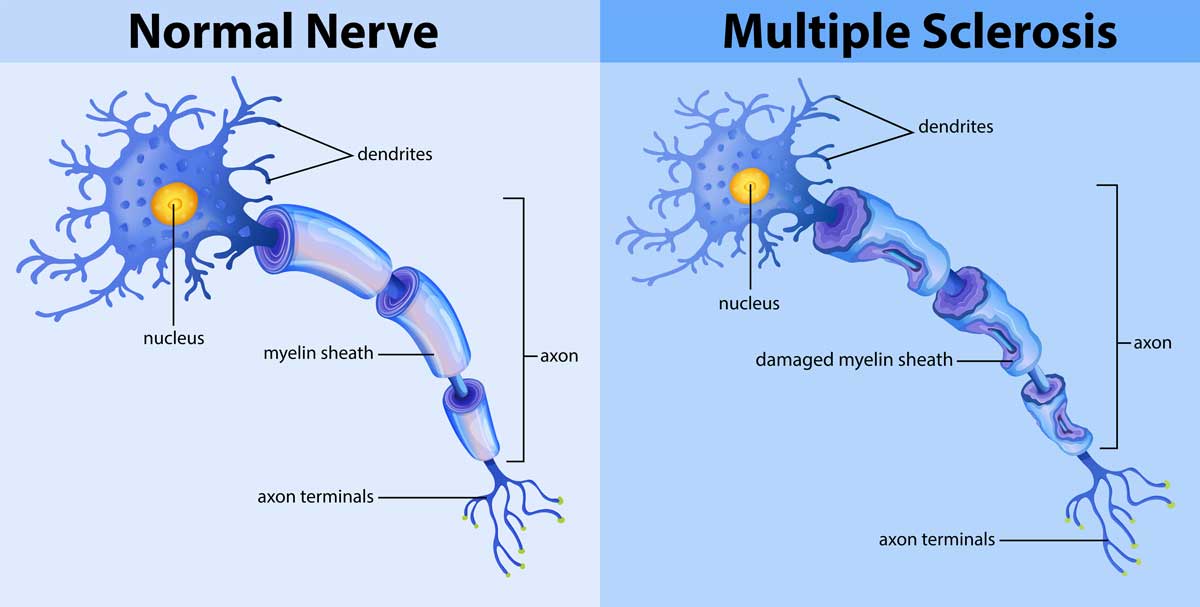 Die multiple Sklerose (MS) oder Encephalomyelitis disseminata (ED) ist eine chronisch-entzündliche neurologische Erkrankung mit unterschiedlichen Verlaufsformen, weshalb sie den Beinamen „Die Krankheit mit tausend Gesichtern“ hat. Bei ihr werden die Markscheiden, die elektrisch isolierende äußere Schicht der Nervenfasern im Zentralnervensystem (ZNS), angegriffen.
Die multiple Sklerose (MS) oder Encephalomyelitis disseminata (ED) ist eine chronisch-entzündliche neurologische Erkrankung mit unterschiedlichen Verlaufsformen, weshalb sie den Beinamen „Die Krankheit mit tausend Gesichtern“ hat. Bei ihr werden die Markscheiden, die elektrisch isolierende äußere Schicht der Nervenfasern im Zentralnervensystem (ZNS), angegriffen.
So kommt es zu einer Funktionsstörung und zu Gewebeschädigungen, die mit einer Vielzahl von Beschwerden, wie zum Beispiel Sehstörungen, Lähmungen und Gefühlsstörungen einhergehen können. Die Krankheit tritt meist zwischen dem 20. und 40. Lebensjahr auf. Sie verläuft in der Regel in Schüben und schreitet langsam voran. Die Ursache dieser Erkrankung ist bis heute nicht vollständig geklärt. Vermutet wird eine Störung des Immunsystems im Sinne einer so genannten Autoimmunerkrankung. Insbesondere in den letzten Jahren haben sich die Therapiemöglichkeiten außerordentlich verbessert.
Wir verfügen über die Möglichkeiten der Diagnose per Bildgebung, Elektrophysiologie, Labor und Lumbalpunktion.
Akutbehandlung
Bei einem akuten Krankheitsschub mit neurologischen Zeichen, die über 12 Stunden anhalten, sollte möglichst umgehend eine neurologische Untersuchung und gegebenenfalls eine sofortige Behandlung erfolgen. Wir verfügen über ein tagesklinisches Bett in unserer Praxis und Belegbetten in einem Privatkrankenhaus (Clínica Juaneda)
Vorbeugende Behandlungen
Es gibt zahlreiche Medikamente, die in der als Schubprophylaxe der multiplen Sklerose als Basistherapie der ersten Wahl eingesetzt werden, um die Häufigkeit und die Schwere akuter Entzündungsschübe zu reduzieren. In Spanien stehen die gleichen Medikamente wie in den anderen EU-Staaten zur Verfügung. Allerdings erfolgt die Auslieferung in der Regel ausschließlich über Krankenhausapotheken; diese bedürfen einer ärztlichen Verordnung und eines Berichts über die Indikationsstellung. Wir kooperieren mit der Apotheke in unserem Belegkrankenhaus Clínica Juaneda.
Einzelne Beschwerden, die bei einer multiplen Sklerose auftreten, können durch verschieden Maßnahmen positiv beeinflusst werden, z.B. Medikamente, Intrathekale Behandlung oder Botox gegen spastische Symptome, Schmerzen, Blasenentleerungsstörungen und Müdigkeit. Bei Spastik und Bewegungsstörungen steht Ihnen auch unsere Abteilung für Physiotherapie zur Verfügung.
Periphere Nervenschädigungen
Schädigungen des peripheren Nervensytems können durch eine elektrophysiologische Untersuchung nachgewiesen werden (s.u). Zu den peripheren Nervenschädigungen und ihren Folgen gehören unter anderem:
- Bandscheibenerkrankungen
- Engpass-Syndrome und Druckläsionen
- Karpaltunnel-Syndrom
- Ulnarisrinnen-Syndrom
- Peronaeuslähmung
- Tarsaltunnnel-Syndrom
- Polyneuropathien
Unter Polyneuropathie versteht man eine Schädigung des so genannten peripheren Nervensystems. Es handelt sich dabei um eine Funktionsstörung der Nerven an Armen und Beinen, wobei die Symptome häufig an den Füßen, seltener auch an den Händen beginnen. Die Beschwerden werden häufig von Missempfindungen in den entsprechenden Gliedmaßen begleitet. Es kann zu Sensibilitätsstörungen und einer Schwäche der Muskulatur kommen. Zur Diagnose dieser Erkrankungsgruppe setzen wir die gesamte elektrophysiologische Diagnostik ein, ggf. auch weitere Labor- und Liquoruntersuchungen. - Neuropathische Schmerzen
Häufig werden durch Neuropathien auch Nervenschmerzen ausgelöst. Eine individuell abgestimmte Schmerztherapie kann den Betroffenen meist helfen, die Schmerzen auf ein erträgliches Maß zu reduzieren und die Lebensqualität deutlich zu steigern.
Epilepsie
Die Nervenzellen bzw. ihr Zusammenwirken werden durch elektrische Impulse gesteuert. Nur durch ein geregeltes Zusammenwirken können wir denken, fühlen, uns bewegen oder Sinnempfindungen wie Licht oder Musik aufnehmen. Störungen dieses Systems können zu ganz unterschiedlichen Beschwerden oder Erkrankungen führen, unter anderem auch zu epileptischen Anfällen.
Die Epilepsie ist eine Erkrankung mit ganz unterschiedlichen Erscheinungsformen. Allen Formen gemeinsam ist, dass von Zeit zu Zeit Anfälle auftreten, die durch Funktionsstörungen des Gehirns ausgelöst werden. Als Ursache für epileptische Anfälle, also elektrischen Fehlsteuerungen im Gehirn, kommen neben einer angeborenen Anfallsbereitschaft Verletzungen durch Unfälle, Schädigungen durch einen Tumor oder z.B. durch Alkohol, Entzündungen, Hirnblutung oder Durchblutungsstörungen in Frage. Das Elektroenzaphalogram (EEG) gilt als die wichtigste Untersuchungsmethode bei Anfallskrankheiten.In manchen Fällen ist die Durchführung eines Schlafentzugs-EEGs notwendig.
Schlafstörungen
Schlafgestörte fühlen sich oft mit ihrer Störung alleine gelassen, während alle anderen gut schlafen können. Häufig beunruhigt der Gedanke, daß sie schon seit Jahren unter Schlaflosigkeit leiden, vieles ausprobiert haben, nichts richtig oder nur zeitweise geholfen hat und stattdessen andere Probleme wie z.B. Medikamentenmissbrauch möglicherweise hinzugekommen sind. Für die meisten Betroffenen besonders unverständlich ist es, dass die Schlafstörung nach einiger Zeit scheinbar ohne jede Ursache zu einem Selbstläufer geworden ist.
Hier finden Sie in Kürze 2 Selbstbewertungsbögen, die Hinweise auf Art und Ursache der Schlaftstörung geben können. Nach einer ausführlichen Untersuchung können wir im Schlaflabor die meisten Ursachen einer Schlafstörung erkennen.
Restless Legs Syndrom – Syndrom der unruhigen Beine
Das Restless-Legs-Syndrom (RLS, englisch für Syndrom der ruhelosen Beine) beschreibt eine Bewegungsstörung, die durch Missempfindungen und einen Bewegungsdrang vorwiegend in den unteren Extremitäten gekennzeichnet ist (weniger häufig auch in den Armen). Oftmals bestehen schmerzhafte Empfindungen, die sich nur durch Bewegung lindern lassen. Gelegentlich geht RLS mit unwillkürlichen Bewegungen und oder periodischen Beinbewegungen (PLM) im Schlaf einher. In Ruhe und nachts verstärken sich diese Symptome, während sie tagsüber sowie während Bewegung geringer ausgeprägt sind. Die Diagnose erfolgt meist anamnestisch und kann im Schlaflabor bestätigt werden. Hier finden Sie in Kürze einen Selbsteinschätzungsbogen zu diesem Syndrom.








